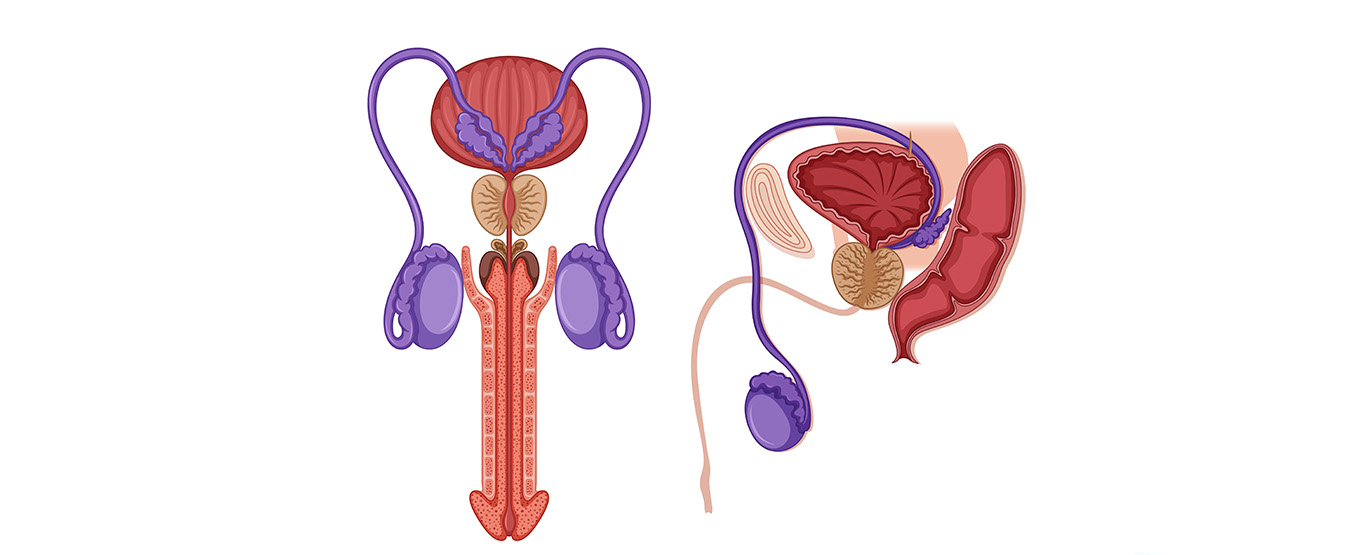
O sistema reprodutor masculino é formado pelos testículos, um sistema de ductos (que incluem o ducto deferente, o ducto ejaculatório e a uretra), pelas glândulas sexuais acessórias (vesículas seminais, próstata e glândula bulbouretral) e diversas estruturas de suporte, que incluem o escroto e o pênis.
Essas estruturas podem ser agrupadas por função.
Os testículos, que correspondem às gônadas masculinas, são os produtores de gametas e secretores de hormônios.
Os gametas são armazenados e transportados pelos ductos, onde as glândulas acessórias secretam substâncias envolvidas na proteção e nutrição dos gametas, além de facilitarem o seu movimento.
Já a transferência dos gametas masculinos (isto é, dos espermatozoides) para o sistema reprodutor feminino durante o ato sexual ocorre com o auxílio do pênis.
Vamos conhecer um pouco mais?
Escroto
 O escroto é uma bolsa que consiste em pele frouxa e fáscia superficial, que pende da raiz (parte fixa) do pênis, formando uma estrutura de suporte para os testículos.
O escroto é uma bolsa que consiste em pele frouxa e fáscia superficial, que pende da raiz (parte fixa) do pênis, formando uma estrutura de suporte para os testículos.
O escroto pode parecer uma bolsa simples de pele, mas é ela que faz a manutenção adequada para a produção normal de espermatozoides pelos testículos.
Separado em partes laterais pela crista mediana, chamada rafe, o septo de escroto divide-se em duas bolsas, cada uma contendo um só testículo.
O septo é formado por uma fáscia superficial e por tecido muscular, chamado músculo dartos, que consiste em fascículos e fibras musculares lisas.
O músculo dartos também é encontrado no tecido subcutâneo do escroto e é contínuo ao tecido da parede abdominal.
Quando se contrai, o músculo dartos provoca o enrugamento da pele do escroto.
O escroto mantém temperatura abaixo da temperatura corporal, em aproximadamente 2-3 °C, por estar fora da cavidade pélvica.
Além disso, o músculo cremaster, pequena faixa de músculo esquelético no funículo espermático, que é a continuação do músculo oblíquo interno do abdome, eleva os testículos durante a exposição ao frio, impedindo o seu esfriamento – o que também ocorre durante a excitação sexual.
Essa ação move os testículos para mais próximo da cavidade pélvica, onde podem absorver o calor do corpo.
A exposição ao calor reverte o processo.
O músculo dartos também se contrai em resposta ao frio e relaxa em resposta ao calor.
Testículos
Os testículos são estruturas pares, ovais, medindo cerca de 5 cm de comprimento e 2,5 cm de diâmetro e pesando cerca de 10 a 15 gramas cada um.
São considerados estruturas glandulares, uma vez que secretam os hormônios sexuais envolvidos tanto na espermatogênese quanto no desenvolvimento das características sexuais masculinas.
O desenvolvimento embrionário dos testículos inicia-se próximo dos rins e, normalmente, eles começam sua descida para o escroto através dos canais inguinais durante a última metade do sétimo mês de desenvolvimento fetal.
Eventualmente, um ou dois testículos podem não descer para o escroto, caracterizando uma disfunção denominada criptorquidismo (cripto, escondido + orchis, testículos), o que ocorre em 1% a 3% de todos os nascimentos de meninos.
Destes, em torno de 80% descem espontaneamente com o tempo.
Aqueles que permanecem no abdome até a puberdade se tornam incapazes de produzir espermatozoides, principalmente pelo fato de a temperatura abdominal não ser adequada para a espermatogênese.
Entretanto, testículos criptorquídeos continuam produzindo hormônios, indicando que a produção de hormônios não é sensível à temperatura, como ocorre com a produção de espermatozoides.
A descida pode ser estimulada por meio da administração do hormônio testosterona ou então cirurgicamente, se necessário.
 Internamente, os testículos possuem túbulos muito contorcidos, denominados túbulos seminíferos.
Internamente, os testículos possuem túbulos muito contorcidos, denominados túbulos seminíferos.
Cada túbulo individual tem de 0,3 até 1 metro de comprimento.
A periferia dos túbulos é revestida por células germinativas indiferenciadas, que dão início à produção dos espermatozoides em direção ao lúmen do túbulo, onde os espermatozoides serão liberados.
Parte do processo de maturação ainda ocorrerá ao longo do trajeto dos espermatozoides pelos ductos do sistema reprodutor masculino, bem como no interior do sistema reprodutor feminino, para que ele esteja apto para a fecundação.
Além das células germinativas, os túbulos seminíferos possuem as chamadas células de Sertoli, responsáveis pela nutrição e amadurecimento das células germinativas.
Os testículos são divididos em compartimentos por meio do prolongamento de uma de suas camadas de revestimento.
Esses compartimentos são denominados lóbulos, que têm de um a três túbulos seminíferos.
Cada testículo contém entre 200 e 300 lóbulos.
A maior parte da massa testicular – em torno de 80% – é composta pelos túbulos seminíferos.
O tecido intersticial que envolve os túbulos contém vasos sanguíneos e células produtoras de testosterona, denominadas células de Leydig.
Ductos do sistema reprodutor masculino
Além da liberação dos espermatozoides no lúmen dos túbulos seminíferos, ocorre também a secreção de líquidos, gerando uma pressão que provoca o deslocamento do líquido e dos espermatozoides ao longo dos ductos do sistema reprodutor masculino.
 Ainda nos testículos, esse material seguirá dos túbulos seminíferos contorcidos para os túbulos seminíferos retos e, depois, para a rede testicular.
Ainda nos testículos, esse material seguirá dos túbulos seminíferos contorcidos para os túbulos seminíferos retos e, depois, para a rede testicular.
Posteriormente, o espermatozoide se move por uma série de ductos eferentes contorcidos no epidídimo, que desembocam em um só tubo, chamado ducto do epidídimo.
Assim, o epidídimo é composto principalmente por seus ductos fortemente espiralados, e situa-se na margem posterior de cada testículo.
Ele pode ser anatomicamente dividido em cabeça, corpo e cauda, sua região inferior, onde o ducto do epidídimo fica menos contorcido e seu diâmetro aumenta – além desse ponto, o ducto passa a ser chamado ducto deferente ou vaso deferente.
Funcionalmente, o epidídimo é o local onde a motilidade dos espermatozoides aumenta, durante um período de 10 a 14 dias.
No entanto, os espermatozoides ainda podem ficar armazenados no epidídimo por mais tempo.
Seu deslocamento para o ducto deferente ocorre por meio de contrações peristálticas realizadas pela musculatura lisa presente em seu revestimento.
Nos ductos deferentes, os espermatozoides podem ficar armazenados por muitos meses até serem conduzidos para o ducto ejaculatório, no momento da ejaculação, ou serem reabsorvidos.
As contrações peristálticas das três grossas camadas de tecido muscular dos ductos deferentes, estimuladas durante a ejaculação, são as responsáveis pela movimentação dos espermatozoides para o ducto ejaculatório.
Anatomicamente, o ducto deferente mede cerca de 45 cm de comprimento e está localizado ao longo da margem posterior do epidídimo, passando através do canal inguinal para entrar na cavidade pélvica, onde se localiza sobre o ureter e abaixo da bexiga urinária.

Possui uma região terminal dilatada, denominada ampola.
Já os ductos ejaculatórios iniciam-se acima da próstata, passando por ela e terminando na região prostática da uretra.
Podemos identificar três regiões uretrais, de acordo com o seu trajeto através da próstata, do diafragma urogenital e do pênis, respectivamente, o que lhe confere um comprimento em torno de 20 cm.
A uretra recebe os espermatozoides juntamente com as secreções das glândulas prostática, seminal e bulbouretral.
É através da uretra que o sêmen é ejaculado para o exterior.
Além disso, a uretra também é o ducto terminal para a passagem da urina nos homens.
Glândulas sexuais acessórias
De maneira geral, as glândulas sexuais acessórias são responsáveis por secretar a maior parte da porção líquida do sêmen, armazenado e transportado pelos ductos do sistema genital masculino.
Essas secreções estão envolvidas em diversas funções, como o transporte e a nutrição dos espermatozoides, como também na lubrificação do pênis e da uretra.
Entre as glândulas sexuais acessórias, estão as vesículas seminais, a próstata e as glândulas bulbouretrais.
A próstata é uma estrutura única, que secreta um líquido leitoso na região prostática da uretra através de diversos ductos.
Está localizada abaixo da bexiga urinária, e tem um formato de anel envolvendo completamente a uretra.
Sua secreção, que compõe aproximadamente 25% do sêmen, contribui para a coagulação do sêmen após a ejaculação e sua subsequente decomposição.
Além disso, contém substâncias que são usadas para a produção de ATP e contribuem para a motilidade e a viabilidade dos espermatozoides.
O tamanho da próstata modifica-se ao longo dos períodos de desenvolvimento e vida adulta do homem.
O aumento é mais lento até a puberdade, seguido de um aumento mais acentuado até os 30 anos, permanecendo estável até os 45, quando um novo aumento pode ocorrer.
As vesículas seminais são estruturas pares, de aproximadamente 5 cm, localizadas atrás da base da bexiga urinária e à frente do reto.
Sua secreção é importante para adequar o pH da uretra masculina e do trato genital feminino, tornando-o compatível à vida dos espermatozoides.
A natureza alcalina do líquido ajuda a neutralizar esse ambiente ácido.
Além disso, tem em sua composição frutose (açúcar monossacarídeo), importante para a formação de ATP, que fornece grande parte da energia utilizada pelos espermatozoides para sua manutenção e locomoção até uma possível fertilização.
As prostaglandinas, também presentes no líquido seminal, estimulam a contração muscular do trato genital feminino, facilitando a locomoção dos espermatozoides dentro dele e, consequentemente, viabilizando seu encontro com o óvulo.
Aproximadamente 60% do sêmen é constituído pelo líquido secretado pelas vesículas seminais.
Finalmente, as glândulas bulbouretrais, também chamadas glândulas de Cowper, estão localizadas bilateralmente abaixo da próstata.
Possuem ductos que se abrem na parte esponjosa da uretra, onde secretam substância alcalina, contribuindo também para diminuir a acidez na uretra causada pela passagem da urina.
Sua secreção, que ocorre durante a excitação sexual, contém um muco com importante função lubrificante para a extremidade do pênis, facilitando a relação sexual pela diminuição do atrito e diminuindo a quantidade de
espermatozoides danificados durante a ejaculação.
Resumindo, o fluido ejaculado – ou sêmen – contém espermatozoides e secreções das vesículas seminais, glândulas bulbouretrais e próstata.
O ejaculado do homem tem volume de aproximadamente 3 ml e contém ao redor de 100 milhões de espermatozoides por ml.
As secreções dessas glândulas acessórias compreendem o volume total de sêmen e auxiliam no transporte e nutrição dos espermatozoides.
De fato, os espermatozoides contribuem com pequena porcentagem do volume total.
O fluido seminal contém diferentes substâncias químicas, tais como: altas concentrações de frutose, que serve como substrato energético para os espermatozoides; tampões que protegem os espermatozoides contra o ambiente ácido da vagina; muco lubrificante, de origem nas glândulas bulbouretrais; e altas concentrações de prostaglandinas, as
quais são consideradas capazes de aumentar a motilidade do útero, facilitando assim o transporte dos espermatozoides no trato genital feminino.
Pênis
O pênis é uma estrutura de formato cilíndrico, composta por massas de tecido erétil bastante vascularizadas, denominadas corpos cavernosos e corpos esponjosos.
Além disso, a uretra encontra-se na região medial peniana, envolvida pelo corpo esponjoso, permitindo a passagem da urina e do sêmen pelo óstio externo da uretra.
Essa região está localizada na extremidade distal do pênis, que é levemente dilatada, denominada glande, e recoberta pelo prepúcio.
O prepúcio é formado por tecido epitelial e mucoso, frouxamente aderido à extremidade peniana.
Sua função está relacionada principalmente à proteção mecânica dessa região, além de ter importantes inervações sensíveis a estímulos mecânicos presentes no ato sexual.
Entretanto, diversos homens realizam a retirada do prepúcio por motivos médicos ou religiosos.
Essa prática cirúrgica é denominada circuncisão.

Além de permitir a passagem do sêmen e da urina pela uretra, o pênis tem importante função na copulação sexual.
Para isso, estímulos sexuais visuais, táteis, auditivos, olfatórios ou psíquicos causam a dilatação das artérias penianas que irrigam os corpos cavernosos e esponjosos, e, consequentemente, o aumento do aporte sanguíneo para essa região.
A expansão desses espaços comprime as veias que drenam o pênis, causando a diminuição da saída do sangue.
Essas mudanças causam o aumento e o endurecimento da estrutura peniana característicos da ereção, facilitando sua penetração no canal vaginal durante o ato sexual.
A ereção peniana é um mecanismo reflexo controlado pelo sistema nervoso parassimpático.
Para isso, impulsos nervosos, desencadeados pelos estímulos sensoriais citados acima, trafegam pelas aferências medulares até o centro integrador localizado entre os níveis medulares S2-S4.
Posteriormente, fibras eferentes parassimpáticas deixam a medula espinal para inervar a musculatura vascular peniana, causando sua vasodilatação.
As vias parassimpáticas também podem ser estimuladas por informações provenientes das regiões encefálicas, responsáveis pelo processamento de informações emocionais.
O pênis retorna ao seu estado flácido quando as artérias se contraem e a pressão sobre as veias é aliviada.
A ejaculação também é uma ação reflexa, que promove a emissão do sêmen para dentro da uretra e sua posterior ejeção para o exterior, lembrando que a passagem dos espermatozoides será facilitada pela prévia lubrificação da uretra por meio das secreções bulbouretrais, que ocorrerá durante a ereção.
O mecanismo de ejaculação é mediado pelo sistema nervoso simpático, que tem ação antagônica ao parassimpático, causando o término da ereção peniana.
Como parte do reflexo simpático de ejaculação, deflagrado pela estimulação tátil das glândulas penianas, a musculatura lisa do epidídimo, vaso deferente e glândulas secretoras se contraem, causando a propulsão dos espermatozoides e das secreções glandulares.
Além disso, o músculo liso do esfíncter, na base da bexiga urinária, se fecha.
Como resultado, a urina não é expelida durante a ejaculação e o sêmen não entra na bexiga urinária.
O sistema nervoso autônomo – com suas divisões simpática e parassimpática – será estudado na disciplina de Integração e Controle.




Deixar um comentário